Linea alba
La linea alba compare solitamente sull’addome tra il terzo e l’ultimo mese di gravidanza, poi scompare. E’ causata da un aumento di produzione della melanina, il pigmento che scurisce la pelle ed è responsabile anche dell’abbronzatura. Viene anche chiamata linea nigra. L’aumento di produzione di melanina è è provocato proprio dai cambiamenti ormonali che avvengono in gestazione, in particolare dall’incremento degli estrogeni.
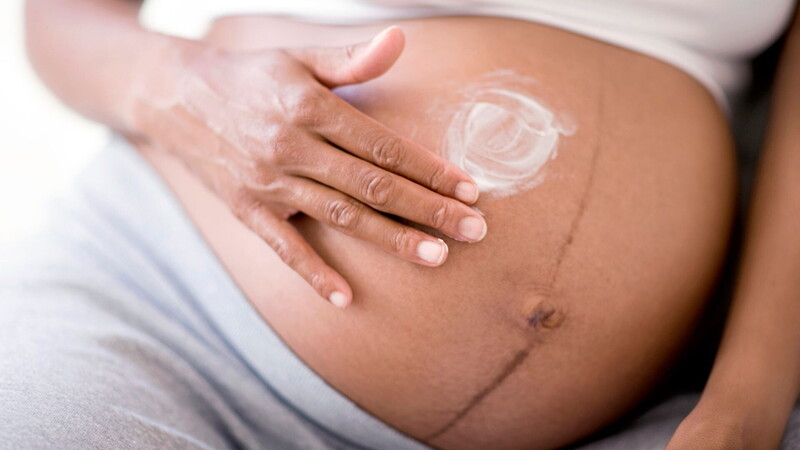
La linea alba man mano diventa più visibile parte dalla parte alta dell’addome ossia da sotto il seno fino a raggiungere il pube. In alcune donne, invece, la linea parte solo dall’ombelico e raggiunge il pube. E’ completamente asintomatica e la sua comparsa non comporta problemi. In genere. E’ sempre opportuno usare creme apposite per riuscire a rendere la pelle più elastica, tonica e luminosa
La linea alba scompare solitamente dopo la nascita del bambino. Se continua a manifestarsi anche per un lungo periodo dopo il parto, chiedere consiglio al proprio medico oppure al ginecologo. Tra i rimedi che si possono adottare:
Protezione della pelle dai raggi UV.
Assunzione di alimenti ricchi di acido folico.
Idratare la pelle prima e dopo il parto.
Fare uno scrub: si consiglia di esfoliare con costanza la pelle della pancia al fine di stimolare al meglio il ricambio delle cellule.
Labor dance in gravidanza
E’ diventato un trend su TikTok, si parla molto della labor dance che aiuterebbe durante il travaglio e il parto. Se sul social si digita ‘Labor dance’ compaiono tantissimi brevi filmati in cui si vedono donne in gravidanza ondeggiare sui fianchi. La canzone creata apposta per il trend è “Baby Mama song”. E’ tutto vero o è semplicemente l’ultima trovata virale?
Moltissime donne ne sono convinte: per loro la Labor dance in gravidanza è utilissima: dicono che danzare le aiuti a sopportare il dolore causato dalle contrazioni. Così c’è chi balla in ospedale, addirittura usando l’asta metallica della flebo come fosse un palo per la lap dance. Sappiate però che questa mania pare proprio che funzioni. Il sito dell’NHS parla del ballo durante le contrazioni: in realtà è solamente un appena accentuato dondolio o una camminata lenta e, appunto, quasi musicale, leggiadra, che si può fare tra una contrazione e un’altra.
La labor dance in gravidanza fa sì che, grazie all’ondeggiare, facendo muovere il pancione, si aiuta il bambino a scendere e incanalarsi per il parto. Non è tutto. La danza è divertimento, praticandola si producono endorfine, che sono un antidolorifico naturale. Migliora così tutto, compreso l’umore. La pausa per il parto e lo stress passano in questo modo in secondo piano.
Quindi mamme, muovete i fianchi anche quando state per conoscere il vostro bimbo o bimba: è divertente e utilissimo. Fatelo, male non vi farà di certo!
Zinco e calcio contro ipertensione in gravidanza
Lo zinco e il calcio, se assunti tre mesi prima del concepimento, sono utilissimi contro l’ipertensione in gravidanza. Lo evidenzia uno studio presentato a Nutrition 2024, l’incontro annuale dell’American Society for Nutrition. L’indagine è stata guidata da Liping Lu, della Ball State University.

In gravidanza sono moltissime le donne che si trovano a combattere contro l’ipertensione. In Italia, a grandi linee, si stima che circa una gravidanza ogni dieci sia complicata da questo problema che può avere anche gravi conseguenze. Lo zinco e il calcio, se assunti prima di rimanere incinta, aiutano.
Contro l’ipertensione in gravidanza è certo fondamentale la giusta alimentazione, ma non solo. La ricerca ha valutato la possibilità di prevenire i disturbi legati all’ipertensione in due studi – uno sul calcio e uno sullo zinco -, raccogliendo dati di oltre 7.700 donne incinte che hanno preso parte allo studio Nulliparous Pregnancy Outcomes Study: Monitoring Mothers-To-Be. Dopo aver tenuto conto di fattori demografici, stile di vita e salute correlati al rischio di ipertensione, i ricercatori hanno analizzato l’associazione tra l’assunzione dei due elementi prima del concepimento e i tassi di disturbi ipertensivi in gravidanza.
Dai risultati è emerso che le donne che assumevano più calcio prima del concepimento avevano il 24% in meno di probabilità di andare incontro a disturbi legati all’ipertensione durante la gravidanza rispetto a quelle che ne assumevano meno. Per quanto riguarda lo zinco, invece, le donne che riferivano un maggiore apporto di zinco prima del concepimento avevano il 38% in meno di probabilità di manifestare disturbi ipertensivi durante la gravidanza rispetto a quelle con un apporto più basso.
Rimedio anti-caldo in gravidanza
Qual è il miglior rimedio anti-caldo in gravidanza? Hailey Bieber, incinta di Justin Bieber, non ha dubbi. Per lei è mettere i piedi e le caviglie in una vasca piena di acqua ghiacciata.

Non c’è bisogno di dirlo, il pancione in estate è più ‘pesante’ da portare. Spesso le gambe si gonfiano e non sono quelle. Hailey sul social pubblica una foto in cui si vedono le sue estremità immerse in acqua ghiacciata. Nella didascalia scrive: “Se sei incinta con questo caldo… fidati: piedi e gambe in un bagno di ghiaccio oppure un tuffo in acqua fredda”. In effetti ha ragione lei.
Come dicono anche gli esperti fare una doccia fredda con la temperatura alta è salutare. Ha un effetto energizzante, riattiva la circolazione, tonifica i tessuti. Pure la stanchezza passa in questo modo. Il rimedio anti-caldo in gravidanza usato da Hailey Bieber è fantastico per favorire la vasocostrizione. Il ghiaccio, infatti, come tutti sanno, riesce a contrastare i gonfiori. C’è però una cosa da non fare assolutamente: bisogna evitare il getto d’acqua fredda diretto sulla pancia. Sappiate che le temperature eccessivamente basse potrebbero produrre nella mamma uno stato di tensione, stimolando qualche contrazione.
E ora se avete il pancione, mettete i piedi a bagnomaria nell’acqua fredda, vedrete che sarà una vera goduria, un metodo anti-caldo in gravidanza che non costa nulla.
Estate: sonno peggiora
In estate il sonno peggiora, complice il grande caldo. Si dorme meno bene che in autunno e in inverno. Come risolvere il problema ed evitare che stanchezza e stress prendano il sopravvento?
Il sonno peggiora in estate, l’esperta, però, ad Adnkronos dà alcuni consigli per migliorare la qualità del sonno. “D’estate si dorme sempre peggio rispetto all’inverno e il caldo non va d’accordo con il sonno. Mentre il freddo ‘concilia’ il riposo notturno, infatti quando si fa molto tardi ad un certo punto iniziamo a sentire un po’ di freddo e questo è il segnale con cui il corpo ci dice di andare a dormire. Di solito accade alle 5 del mattino. Lo stesso meccanismo si innesca intorno alle 15, la famosa ‘pennichella’ che vorremmo tanto fare ma non possiamo Questi sono i due momenti di maggior sonnolenza, nel secondo caso si è convinti che la causa sia l’aver mangiato e l’inizio della digestione ma non è così. Poi c’è anche una igiene del sonno che va rispettata e spesso non lo facciamo, al di là di chi soffre di insonnia”, sottolinea Loreta Di Michele.
La pneumologa ed esperta di medicina del sonno dell’Ao San Camillo-Forlanini di Roma chiarisce se è meglio stare con le finestre aperte o con l’aria condizionata. ”La tecnologia ci aiuta ma dobbiamo usarla in modo intelligente. – risponde Di Michele – L’aria condizionata sì, personalmente meglio la deumidificazione, ma attenzione per chi ha un apparato respiratorio labile, gli ex fumatori con enfisema o gli asmatici. La climatizzazione deve essere usata con criterio. Perché una camera da letto bollente non va bene, ma lo sbalzo termico tra esterno e interno è peggio. La regola è che si può scendere di 6 punti ma non si deve andare oltre. Ma spesso si abusa dell’aria condizionata e infatti d’estate come pneumologa vedo molte più tracheobronchiti che l’inverno”.
“Recenti studi – ricorda – hanno evidenziato come il riscaldamento globale danneggi la struttura della mucosa respiratoria, le ciglia vibratili non funzionano più, e infatti l’asma bronchiale prenderà il sopravvento su altre patologie”.
Sul sonno che peggiora in estate, la dottoressa dà altri consigli: “Il cellulare a letto non va bene, come l’esercizio fisico troppo intenso. Eviterei di andare in palestra alle 21. Il sonno è deattivazione, l’isolamento da quello che accade intorno, ristabilisce un equilibrio. Una tazza di latte che contiene triptofano può farci rilassare. In sintesi dobbiamo anche ricordarci di assecondare il nostro metabolismo. Se siamo ‘allodole’ (mattinieri) o ‘gufi’ (tira tardi). Non dobbiamo perdere la ciclicità anche se un minimo di spostamento degli orari è tollerato. Magari in vacanza facciamo degli strappi. Ma i ritmi biologici vanno rispettati. Capita spesso di curare gli insonni con una chiacchierata e non con i farmaci”.
NIPT test: dove gratuito
Il NIPT test, (Non invasive Prenatal Test), noto anche come “test del DNA fetale”, è un’indagine non invasiva, a rischio zero per la gestante e per il feto. Attraverso un prelievo di sangue della donna in gravidanza permette di isolare e quantificare il DNA del feto per poter indagare la presenza di alcune anomalie cromosomiche. Il NIPT test non è stato inserito nei LEA che entreranno in vigore dal 2024. Sono sempre più, però, le donne che decidono di effettuarlo privatamente: costa tra i 500 e i 1000 euro circa. Per questo motivo diverse regioni, in attesa di una legge nazionale, hanno deciso di offrirlo gratuitamente alle proprie residenti, come extralea. Ad oggi sono solo 9 le regioni che lo offrono gratuito. E’ fondamentale sapere dove.

Come scrive Osservatorio Malattie Rare, solo l’Emilia Romagna e la Valle D’Aosta attualmente offrono il test a tutte le gestanti che desiderano eseguirlo, tutte le altre regioni hanno posto dei vincoli legati al rischio da valutarsi con un precedente bi-test Questo test di screening deve essere sempre accompagnato da una consulenza genetica. Nel caso di esito positivo, deve essere seguito dall’esame diagnostico invasivo.
Qui di seguito l’elenco regione per regione per sapere dove è gratuito e dove non è gratuito:
ABRUZZO
Attualmente in Abruzzo il NIPT test è a totale carico dell’utenza.
BASILICATA
La Basilicata mette gratuitamente a disposizione il test di screening prenatale non invasivo (NIPT) per tutte le donne in gravidanza che presentano un rischio intermedio di anomalie cromosomiche, desunto dal precedente esame bi-test. Potrà essere effettuato gratuitamente presso il laboratorio specialistico di Genetica medica dell’Ospedale Madonna delle Grazie di Matera, guidato dal dottor Domenico Dell’Edera, in collaborazione con il Centro di riferimento regionale di Medicina fetale e diagnosi prenatale dell’Ospedale San Carlo di Potenza e le unità operative di Ostetricia e ginecologia che operano sul territorio.
CALABRIA
Attualmente in Calabria il NIPT test è a totale carico dell’utenza.
CAMPANIA
In Campania il NIPT test è attualmente offerto gratuitamente unicamente alle donne in gravidanza che risiedono nei comuni afferenti all’Asl Na3Sud e specificamente in quelli individuati come “Terra dei Fuochi”. Il programma è realizzato in collaborazione con il Ceinge per il monitoraggio, la prevenzione delle neoplasie infantili e delle alterazioni geniche del genotipo e del fenotipo nei 37 comuni della Terra dei Fuochi che fanno parte del territorio aziendale.
EMILIA ROMAGNA
Secondo il DGR N°1894 del 4/11/2019 il NIPT Test è offerto dal Servizio Sanitario Regionale, gratuitamente a tutte le donne gravide residenti in Emilia-Romagna.
Il progetto partito con una fase pilota nell’area metropolitana di Bologna a gennaio 2020 è stato esteso sempre gratuitamente anche nelle alle altre aree territoriali.
A partire da gennaio 2024 per tutte le informazioni generali sul NIPT è possibile contattare il numero telefonico 051-6862530, dal lunedì al venerdì dalle ore 9.00 alle ore 13.00. L’esame deve essere prenotato entro l’11esima settimana dall’ultima mestruazione.
I risultati del NIPT verranno consegnati alle donne dal ginecologo che esegue l’ecografia della translucenza nucale prevista dal test combinato (dopo circa 1-2 settimane dal prelievo) nel corso della stessa visita. Le donne che seguono il Percorso Nascita consultoriale possono fissare un appuntamento presso i Consultori familiari con le consuete modalità di accesso per la gravidanza; la prenotazione del NIPT verrà effettuata dall’ostetrica contestualmente alla prenotazione del test combinato.
Le donne che seguono invece un percorso diverso possono effettuare comunque il NIPT più il test combinato presso l’Ospedale Maggiore, il Policlinico S. Orsola e l’Ospedale di Imola.
FRIULI VENEZIA GIULIA
Attualmente in FVG il NIPT test è a totale carico dell’utenza.
LAZIO
Attualmente nella regione Lazio il NIPT test è a totale carico dell’utenza.
LIGURIA
Nonostante nel 2023 sia stato annunciato l’avvio di un progetto pilota, attualmente il NIpt test in Liguria è a totale carico dell’utenza.
LOMBARDIA
In Regione Lombardia, il percorso di screening prenatale prevede l’offerta gratuita del test del DNA fetale per tutte le gestanti residenti con un risultato di rischio intermedio dopo l’esecuzione del test combinato.
MARCHE
Attualmente nelle Marche il NIPT test è a totale carico dell’utenza.
MOLISE
Attualmente in Molise il NIPT test è a totale carico dell’utenza.
PIEMONTE
Una legge regionale del 2023 ha approvato la gratuità del test per le donne con rischio intermedio. Il NIPT è dunque gratuito per tutte le gestanti che evidenziano un rischio intermedio di patologia cromosomica del feto dopo aver effettuato il test combinato o la translucenza nucale.
PUGLIA
La regione Puglia ha scelto di offrire un contributo economico destinato alle gestanti che vogliono optare per il NIPT test come prima scelta, vincolandolo però a uno stanziamento economico temporaneo. Nel dettaglio:
La Regione Puglia, al fine di migliorare la qualità della gravidanza delle partorienti, in particolare di quelle con condizioni di rischio di salute per il nascituro, in termini sanitari e psicologici, dispone un contributo di euro 500 per l’erogazione del NIPT test, quale screening prenatale per la diagnosi delle trisomie 13, 18 e 21, per le seguenti categorie, e comunque fino alla concorrenza dello stanziamento di bilancio assegnato:
a) donne gravide di età inferiore ai quaranta anni al concepimento e con il risultato del test combinato che prevede un rischio compreso tra 1/301 e 1/1000;
b) donne gravide di età maggiore o uguale a quaranta anni al concepimento;
c) donne con nucleo familiare avente reddito ISEE pari o inferiore a euro 30 mila.
Negli indirizzi operativi per il contributo al Test prenatale non invasivo si stabilisce che le attività propedeutiche all’esecuzione del test, e quindi gli esami biochimici e l’ecografia ostetrica (test combinato), dovranno essere effettuate presso le tre strutture di Diagnosi Prenatale, precisamente dalle U.O. di Ostetricia e Ginecologia di Lecce, Di Venere e Policlinico di Foggia, coordinate dalla Uoc di Medicina Fetale della Asl Ba, in qualità di riferimento regionale. Mentre l’esecuzione del Test Dna/Nipt, effettuato sulla base dei risultati del test combinato, dovrà essere centralizzata presso la U.O. di Genetica Medica dell’Ospedale Di Venere di Bari. Per tutte le informazioni e ulteriori dettagli è possibile contattare la Direzione Sanitaria della propria ASL di appartenenza.
SARDEGNA
Con la DELIBERAZIONE N. 14/38 DEL 22.05.2024 in Sardegna il NIPT test è offerto gratuitamente, come screening primario per le anomalie cromosomiche più frequenti, come test di prima scelta a partire dalla decima settimana di gestazione, in sostituzione dell’attuale test 1/6DELIBERAZIONE N. 14/38 DEL 22.05.2024 combinato, oppure come test riservato ad una specifica sottopopolazione individuata con lo screening combinato (Test contingente).
Il NIPT gratuito può essere eseguito venga eseguito esclusivamente presso la struttura identificata dalla ASL n. 8 di Cagliari, individuata quale Centro di riferimento regionale. I prelievi ematici per l’esecuzione del test NIPT potranno essere effettuati presso tutti i centri di prelievo pubblici e dopo la stabilizzazione dovranno essere trasportati al Centro di riferimento regionale, che provvederà successivamente a trasmettere il referto ai centri prelievo.
Il codice di esenzione regionale D97 con la diagnosi ‘screening prenatale per la diagnosi delle trisomie 13, 18 e 21’, che deve essere riportato negli appositi spazi del ricettario del SSN, potrà essere prescritto solo a seguito dell’esecuzione del test combinato in occasione della consulenza con l’esperto di medicina fetale (specialisti in genetica medica e/o ginecologia e ostetricia). In via di prima applicazione della norma, l’accesso al test cfDNA/NIPT verrà garantito alle donne che nel primo trimestre di gravidanza, al momento del test per la valutazione del rischio nel primo trimestre per le aneuploidie, risultano appartenere alla classe di rischio intermedia, come definita dal Protocollo approvato con la deliberazione. Sulla base delle risultanze dell’erogazione del test nel corso del 2024 potremo avere disponibili i dati per poter valutare il nuovo fabbisogno, se necessario più esteso, con la proposta di stanziamento di nuove risorse nella programmazione di bilancio 2025-2027.
SICILIA
Nonostante nel 2021 la Giunta regionale abbia approvato una mozione per la gratuità del test attualmente non sono disponibili notizie circa percorsi gratuiti per effettuare il NIPT in Sicilia.
TOSCANA
Il test NIPT viene offerto con pagamento di una quota di partecipazione alla spesa di 200 euro (e non della tariffa intera di 400 euro) alle gestanti, destinatarie del libretto/protocollo della Regione Toscana, che hanno effettuato il test combinato ed hanno un referto di rischio compreso tra 1/301 e 1/1000. Beneficiano della quota di partecipazione alla spesa anche le gestanti che per rischio compreso tra 1/2 e 1/300 possono accedere gratuitamente alla diagnosi prenatale invasiva, ma che, per libera scelta, decidono di effettuare il test NIPT. Solo per le gestanti nella fascia di rischio 1/2-1/1000 è prevista l’esenzione totale se rientrano in alcune categorie di occupazione/reddito (es. disoccupazione, mobilità, indigenza- esenzioni E02, E90, E91, E92, E93).
TRENTINO (TRENTO E BOLZANO)
In Provincia di Bolzano il NIPT Test costituisce “lea aggiuntivo” e viene offerto alle gestanti che nel primo trimestre di gravidanza e a seguito della valutazione del Test combinato risultano appartenere alla classe di rischio intermedia come definita dal Percorso diagnostico terapeutico della Provincia Autonoma di Bolzano nella versione vigente. Le donne che non soddisfino i requisiti di accesso di cui al presente paragrafo non possono comunque richiedere l’erogazione del NIPT al servizio sanitario provinciale.
L’invio della paziente al servizio pubblico per la prescrizione e l’erogazione del test cfDNA/NIPT può essere effettuato dai seguenti soggetti:
• ginecologo pubblico o privato convenzionato con il SSP ed in possesso dell’accreditamento FMF;
• ginecologo privato presente sul territorio altoatesino ed in possesso dell’accreditamento FMF.
In provincia di Trento il NIPT test è offerto, a carico del Servizio sanitario provinciale, quale possibile alternativa all’esame diagnostico invasivo. E’ rivolto alle donne a rischio intermedio al test combinato, dalla 12a alla 16a settimana di gravidanza (fino alla 18a settimana in caso di gravidanza gemellare) . E’ rivolto anche alle donne con alto rischio per trisomie che decidono di non eseguire l’esame diagnostico invasivo come prima scelta.
UMBRIA
Nonostante nel 2018 una mozione abbia impegnato la Giunta Regionale all’introduzione della gratuità del NIPT, attualmente non ci sono notizie circa la possibilità di eseguire il test a carico del sistema sanitario regionale.
VALLE D’AOSTA
Il test del DNA fetale, o NIPT test (Non Invasive Prenatal Test), è offerto gratuitamente a tutte le donne in gravidanza residenti in Valle d’Aosta. Il test sarà proposto nell’ambito dei controlli prenatali. Sarà effettuato, alle donne che lo desiderano, contestualmente al test combinato, intorno alla dodicesima settimana di gestazione. Senza oneri a carico dell’assistita e indipendentemente dall’età materna o dai fattori di rischio. La Giunta regionale della Valle d’Aosta ha infatti approvato l’integrazione, nei livelli essenziali di assistenza aggiuntivi regionali, dell’esecuzione del test nell’ambito degli screening prenatali, alle donne in stato di gravidanza residenti in Regione.
VENETO
Attualmente in Veneto il NIPT test è a totale carico dell’utenza.
Benefici parto in acqua
Torniamo a occuparci del parto in acqua prendendo più attentamente in analisi i benefici. Sono sempre di più gli ospedali che permettono alle donne di sceglierlo, tra questi l’Istituto Clinico S. Anna. Nel comunicato si legge: “ha presentato di recente una novità importante pensata per le donne in dolce attesa: una vasca piena d’acqua riscaldata a 37° dove le future mamme potranno scegliere di vivere l’esperienza del parto in acqua, un’alternativa alle modalità più consuete di affrontare il travaglio e le fasi che si susseguono prima della nascita di un bambino”.

“Per promuovere il parto fisiologico che si verifica nella maggior parte dei casi – spiega il dott. Eric Francescangeli, responsabile dell’U.O. di Ostetricia e ginecologia – il nostro istituto si è dotato di una moderna vasca grazie alla quale partorire in maniera dolce e del tutto naturale. Una scelta dettata anche per assecondare il desiderio di tante donne che, in occasione dei corsi preparto, manifestano spesso questo desiderio. Da responsabile di questa unità operativa sono molto contento di questa opportunità: riuscire a offrire un’ulteriore alternativa è molto gratificante”.
Quali sono i benefici del parto in acqua? Tanti vantaggi grazie all’acqua calda che rilassa:
distende i muscoli del pavimento pelvico;
lenisce il dolore;
favorisce una maggior libertà di movimenti rispetto al lettino;
velocizza i tempi di dilatazione e riduce i tempi del travaglio, riducendo il rischio di lacerazioni perineali e vaginali.
Oltre ai benefici del parto in acqua per le mamme, ecco anche quelli per il bambino. Il piccolo avrà una nascita più dolce e meno traumatica: il passaggio dal liquido amniotico all’acqua della vasca, infatti, rappresenta un continuum ideale dell’ambiente in cui il bambino è cresciuto 9 mesi. Anche l’espulsione del feto, non richiede nessuna particolare manovra e avviene naturalmente, a dispetto di quanto avviene per il parto tradizionale. Il contatto pelle a pelle con la mamma, all’interno di un ambiente caldo e protetto, infine, garantisce effetti estremamente positivi.
Per scegliere di partorire così bisogna vivere una gravidanza a basso rischio ostetrico con un travaglio che inizia in maniera spontanea tra la 37esima e la 41esima settimana di gestazione. Deve essere, inoltre, un travaglio attivo con un benessere fetale riconosciuto dal tracciato.
Reddito maternità contro aborto
Arriva una proposta contro l’aborto: il reddito maternità. La proposta è di Forza Italia per ridurre drasticamente il ricordo alle interruzioni di gravidanza. Il reddito maternità contro l’aborto garantirebbe 1000 euro al mese per 5 mesi alle neomamme. Questi soldi farebbero ridurre le preoccupazioni legate alle difficoltà economiche. Così che la donna accetti di mettere al mondo un bebè. Voi che ne pensate?

Maurizio Gasparri ha depositato in Senato la proposta di legge sul reddito maternità contro l’aborto. “Può essere che una donna su mille dica ‘se lo Stato mi aiuta ce la posso fare’”, commenta. “Ferma restando la libertà di interrompere la gravidanza, lo Stato può offrire un’alternativa“,sottolinea il capogruppo di FI a Palazzo Madama. “Ci sono degli articoli della legge 194 che molti si sono dimenticati”.
“Al fine di ridurre le richieste di interruzione della gravidanza motivate dall’incidenza delle condizioni economiche è istituito il ‘reddito di maternità‘. Costituisce un beneficio economico, su base mensile, concesso su richiesta alle donne cittadine italiane residenti che si rivolgono ad un consultorio pubblico o ad una struttura socio sanitaria a ciò abilitata dalla Regione. O a un medico di sua fiducia”. Questo si legge nel ddl composto da due articoli visionato da LaPresse.
Il reddito “spetta nella misura di 1.000 euro mensili per dodici mensilità. A condizione che il valore dell’ISEE del nucleo familiare di appartenenza della richiedente non sia superiore a 15.000 euro. Fino al compimento del 5° anno di età del bambino”. Il disegno di legge istituisce presso il Mef un fondo denominato ‘Fondo per il reddito di maternità’ con una dotazione di 600 milioni di euro annui a decorrere dal 2024, da alimentare con “razionalizzazione e revisione della spesa pubblica”.
“La legge 194 sull’Aborto all’articolo 5 – si legge nella relazione che accompagna il disegno di legge – dispone che il consultorio e la struttura socio-sanitaria, oltre a dover garantire i necessari accertamenti medici, hanno il compito, quando la richiesta di interruzione della gravidanza sia motivata dalle condizioni economiche o sociali, di esaminare con la donna le possibili soluzioni dei problemi. Di aiutarla a rimuovere le cause che la porterebbero all’interruzione della gravidanza” . “Migliorare la condizione economica delle donne è quindi un obiettivo sociale e politico indispensabile per ridurre effettivamente gli aborti”.


 Scritto da Annamaria e postato in
Scritto da Annamaria e postato in